Markets Confusing? Ask Edgen Search.
Instant answers, zero BS, and trading decisions your future self will thank you for.
Try Search Now
Analyse de l'action UnitedHealth Group : Le géant de l'intégration verticale de la santé | Edgen

Résumé
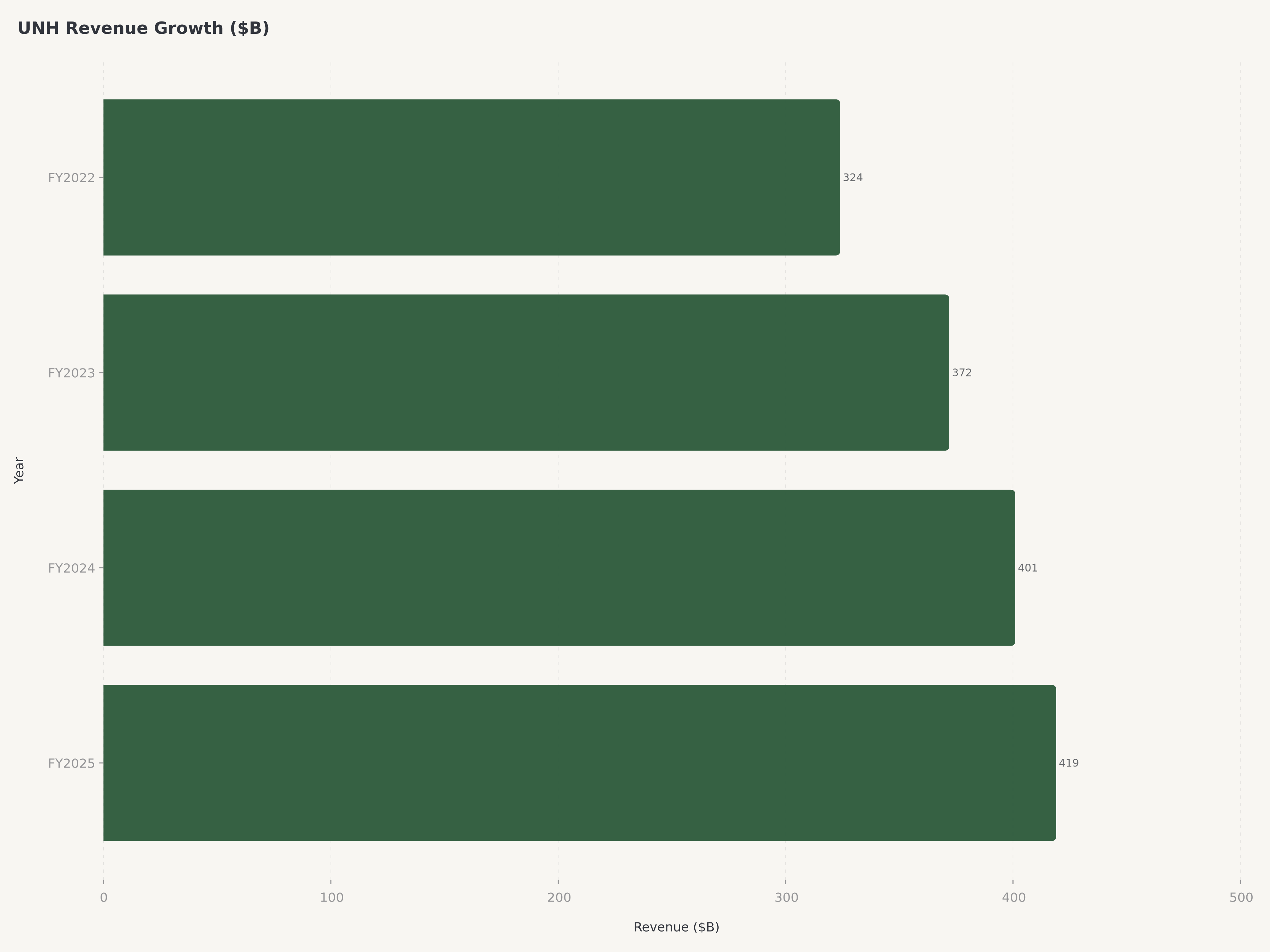
- Revenus et échelle : Le chiffre d'affaires de l'exercice 2025 a atteint 419,3 milliards de dollars (+12 % sur un an), consolidant UnitedHealth Group comme la plus grande entreprise par chiffre d'affaires du système de santé américain. La plateforme Optum — couvrant les services de santé, la technologie et les prestations pharmaceutiques — est devenue le principal moteur de croissance, Optum Rx affichant l'expansion la plus rapide de l'entreprise.
- Rentabilité et flux de trésorerie : Un BPA GAAP de 21,11 $ et un BPA non-GAAP de 21,00 $ reflètent une capacité bénéficiaire stable malgré une réduction stratégiquement délibérée de 2,8 millions d'adhésions. La direction a guidé le flux de trésorerie libre vers environ 18 milliards de dollars pour l'exercice 2026, soutenant le dividende trimestriel de 2,21 $ par action et la capacité continue de rendement du capital.
- Valorisation et catalyseur : Avec un P/E prévisionnel d'environ 14,2x, UNH se négocie avec une décote significative par rapport à sa moyenne sur cinq ans, malgré l'amélioration structurelle des marges chez Optum. La publication des résultats du premier trimestre 2026 aujourd'hui (21 avril) sert de catalyseur à court terme. Notre objectif de cours de 330 $ implique une hausse d'environ 20 %, soutenue par la trajectoire de croissance séculaire d'Optum et une gestion disciplinée du Medical Loss Ratio (MLR).
Contexte macroéconomique : Le paysage de la santé aux États-Unis en 2026
Le système de santé des États-Unis consomme environ 4 800 milliards de dollars par an, soit environ 17,5 % du produit intérieur brut — une proportion qui poursuit sa trajectoire ascendante depuis plusieurs décennies, portée par le vieillissement de la population, la prévalence des maladies chroniques et l'innovation pharmaceutique. Pour les organismes de soins gérés, cette croissance des dépenses crée un vent arrière de revenus durable que peu d'autres secteurs peuvent égaler. Les Centers for Medicare and Medicaid Services prévoient une croissance des dépenses de santé nationales de 5 à 6 % par an jusqu'à la fin de la décennie, dépassant la croissance du PIB nominal et garantissant que le volume sous-jacent de vies assurées et de transactions médicales continue de croître.
L'environnement politique en 2026 présente un tableau contrasté. Les inscriptions à Medicare Advantage ont dépassé les 33 millions de bénéficiaires, représentant plus de la moitié de toutes les personnes éligibles à Medicare — un taux de pénétration qui semblait ambitieux il y a seulement cinq ans. Ce virage séculaire profite aux grands opérateurs de soins gérés qui peuvent amortir les investissements de coordination des soins sur des pools de membres massifs. Cependant, la surveillance réglementaire s'est intensifiée. Les Centers for Medicare and Medicaid Services ont finalisé des modifications de la méthodologie d'ajustement des risques qui réduisent l'avantage d'intensité de codage que les plans MA captaient historiquement, créant un vent contraire à la croissance des revenus par membre qui nécessite une discipline opérationnelle pour être compensé.
Sur le front de la pharmacie, les dispositions de l'Inflation Reduction Act sur le prix des médicaments remodèlent la chaîne de valeur pharmaceutique. La refonte de Medicare Part D, qui plafonne les coûts à la charge des bénéficiaires, déplace la responsabilité financière vers les régimes et les gestionnaires de prestations pharmaceutiques (PBM). Pour les opérateurs verticalement intégrés comme UnitedHealth Group, cela crée à la fois un défi et une opportunité : le PBM doit absorber une plus grande exposition aux coûts, mais le modèle intégré permet une optimisation interne entre l'assurance, la pharmacie et la prestation de soins que les PBM indépendants ne peuvent pas reproduire.
Le marché du travail des professionnels de santé reste structurellement tendu. Les pénuries de médecins, en particulier en soins primaires, ont accéléré le passage à des accords de soins basés sur la valeur qui rémunèrent les prestataires en fonction des résultats plutôt que du volume. Cette transition joue directement en faveur des plateformes riches en données et technologiques — précisément la capacité qu'Optum a mis dix ans à construire.
La transformation de UnitedHealth : De l'assureur au système de santé
L'évolution de UnitedHealth Group au cours de la dernière décennie représente l'un des pivots stratégiques les plus importants de l'histoire des entreprises américaines. Ce qui a commencé comme une compagnie d'assurance maladie traditionnelle s'est transformé en un conglomérat de services de santé verticalement intégré qui touche presque tous les éléments de l'écosystème de prestation de soins et de financement. L'architecte de cette transformation était feu Andrew Witty, mais le plan stratégique perdure sous Stephen Hemsley, revenu au poste de PDG en mai 2025 — ramenant le dirigeant qui avait initialement construit la vision Optum lors de son précédent mandat de 2006 à 2017.
Le retour de Hemsley signale une nouvelle emphase sur l'exécution opérationnelle et la discipline du capital. Sa première décision stratégique majeure — la réduction délibérée d'environ 2,8 millions d'adhésions — a initialement inquiété le marché mais révèle une compréhension sophistiquée de l'économie de l'assurance. En quittant des cohortes de membres non rentables ou marginalement rentables, en particulier dans certains contrats Medicaid d'État et régimes d'échanges individuels avec une sélection de risques défavorable, UnitedHealth donne la priorité à la qualité des marges plutôt qu'au volume de revenus. C'est la stratégie que Hemsley a lancée lors de son premier mandat : croître là où l'économie unitaire est favorable, se retirer là où elle ne l'est pas, et laisser la plateforme Optum créer une valeur qui transcende la souscription d'assurance.
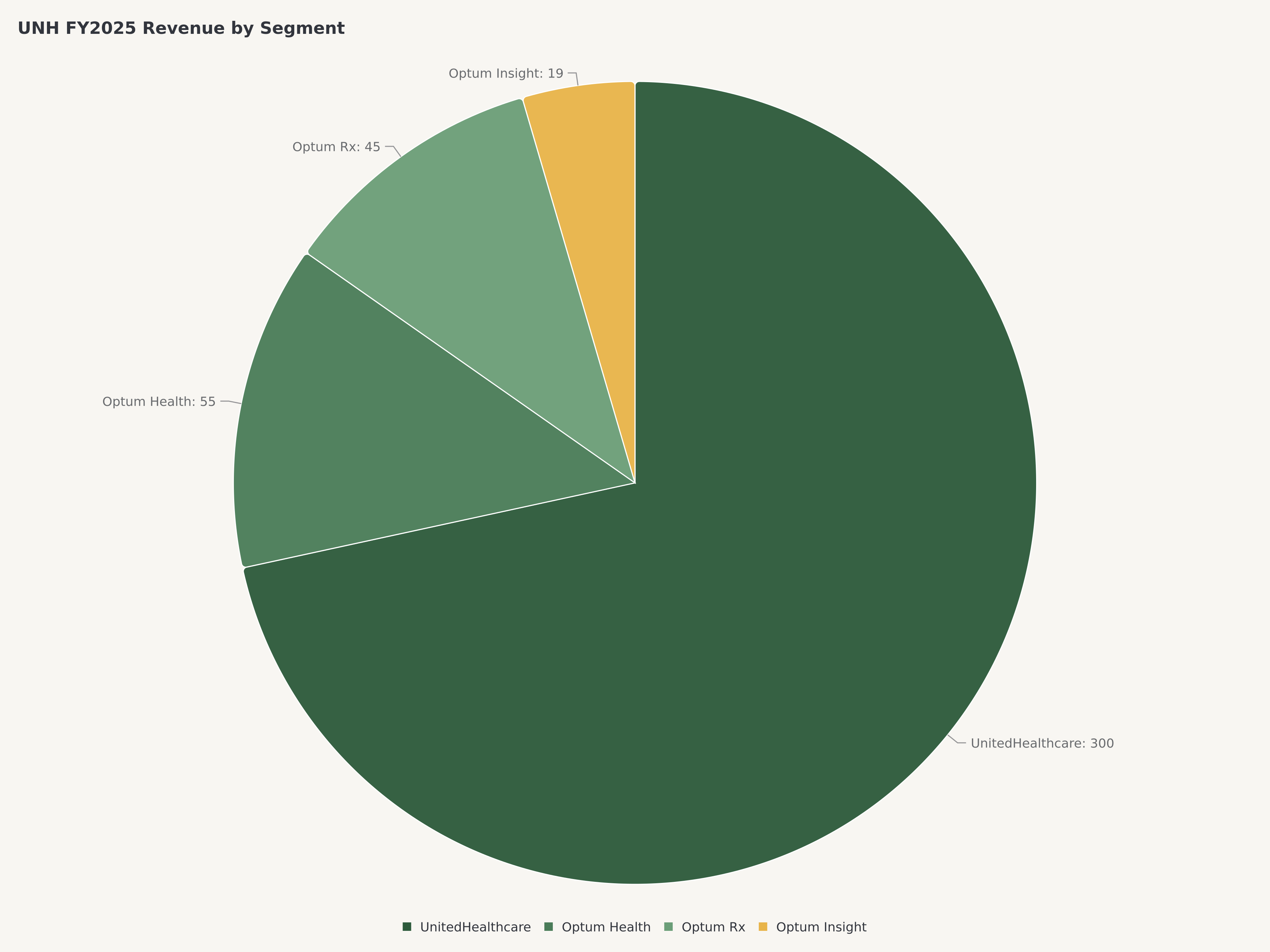
La structure organisationnelle reflète cette double identité. UnitedHealthcare, la branche assurance, fournit la couche de distribution et d'accès aux membres — couvrant environ 50 millions de membres médicaux à travers les lignes d'activités parrainées par l'employeur, individuelles, Medicare Advantage et Medicaid. Optum, le conglomérat de services de santé, comprend trois plateformes interconnectées : Optum Health (prestation de soins et soins basés sur la valeur avec plus de 100 000 médecins alignés), Optum Insight (technologie de la santé, analyse et gestion du cycle de revenus) et Optum Rx (l'un des trois plus grands gestionnaires de prestations pharmaceutiques du pays, traitant plus de 1,4 milliard d'ordonnances ajustées par an).
Le génie stratégique réside dans l'effet d'entraînement entre ces entités. Les membres de UnitedHealthcare reçoivent des soins par l'intermédiaire des médecins d'Optum Health, dont les données sur les résultats circulent via la plateforme d'analyse d'Optum Insight, avec des ordonnances exécutées par le réseau de pharmacies d'Optum Rx. Chaque transaction génère des données qui améliorent la prédiction des risques, les protocoles de soins et la gestion des coûts — des avantages concurrentiels qui se cumulent avec le temps et sont extraordinairement difficiles à reproduire pour des concurrents moins intégrés.
Performance opérationnelle : L'exercice 2025 apporte échelle et discipline
Les résultats financiers de l'exercice 2025 de UnitedHealth Group ont démontré la résilience des bénéfices du modèle intégré, même pendant une période de rééquilibrage stratégique délibéré. Le chiffre d'affaires total de 419,3 milliards de dollars représentait une augmentation de 12 % par rapport à l'année précédente, un taux de croissance remarquable pour une entreprise qui constituait déjà le plus important générateur de revenus du secteur de la santé aux États-Unis. Pour contextualiser cette échelle : le chiffre d'affaires annuel de UNH dépasse le PIB de nombreux pays développés et équivaut approximativement au chiffre d'affaires total des cinq principaux acteurs du secteur bancaire commercial américain combinés.
Le bénéfice par action GAAP de 21,11 $ et le BPA non-GAAP de 21,00 $ reflètent l'écart étroit entre les bénéfices publiés et ajustés qui caractérise une entreprise mature, bien gérée, avec des distorsions ponctuelles limitées. La divergence minimale entre les normes GAAP et non-GAAP d'environ 0,11 $ est en soi un indicateur de qualité — elle suggère que la direction ne s'appuie pas sur des ajustements agressifs pour présenter une image des bénéfices matériellement différente de celle requise par la comptabilité GAAP.
Le Medical Loss Ratio — le pourcentage des revenus de primes consacré aux remboursements médicaux — reste l'indicateur opérationnel unique le plus important pour évaluer la rentabilité des soins gérés. Pour les portefeuilles commerciaux et Medicare Advantage de UnitedHealthcare, le MLR a été géré dans une fourchette qui équilibre une tarification compétitive et une discipline de souscription. Dans un environnement où les tendances des coûts médicaux tournent autour de 6 à 7 % (portées par la normalisation de l'utilisation post-pandémique, l'adoption des médicaments GLP-1 et la demande en santé comportementale), maintenir le MLR stable nécessite une amélioration opérationnelle continue dans la gestion des soins, la contractualisation des réseaux et la conception des prestations. La réduction de 2,8 millions de membres devrait améliorer le MLR mixte à l'avenir en supprimant les cohortes aux coûts les plus élevés et aux marges les plus faibles.
Optum a continué de dépasser le taux de croissance consolidé. Optum Rx s'est distingué, porté par les gains de clients, le volume des pharmacies spécialisées et l'intégration des acquisitions précédentes. La croissance du chiffre d'affaires d'Optum Rx a bénéficié de la transition séculaire vers les médicaments spécialisés, qui génèrent des revenus par ordonnance plus élevés et où la capacité du PBM à négocier des remises avec les fabricants et à gérer l'observance thérapeutique crée une valeur différenciée. Optum Health a étendu son empreinte de soins basés sur la valeur, en ajoutant des cabinets médicaux et en étendant les accords de prise de risque avec des clients payeurs (y compris, mais sans s'y limiter, UnitedHealthcare elle-même).
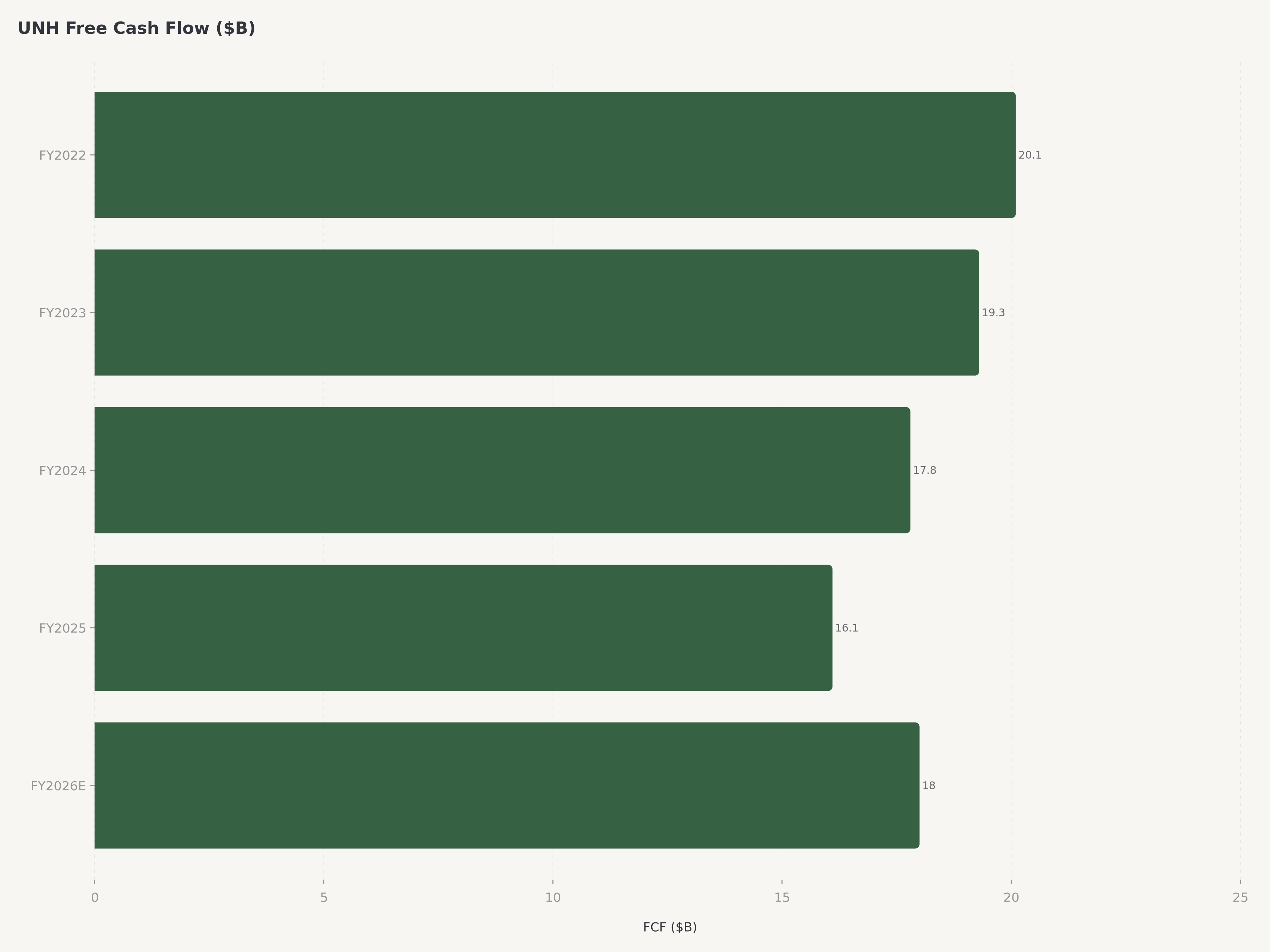
L'allocation du capital reflète la confiance de la direction dans la trajectoire de l'entreprise. Le dividende trimestriel de 2,21 $ par action — représentant un versement annualisé d'environ 8,84 $ — positionne UNH parmi les cultivateurs de dividendes les plus fiables du S&P 500. L'entreprise a augmenté son dividende pendant 15 années consécutives. Les prévisions de flux de trésorerie libre de la direction d'environ 18 milliards de dollars pour l'exercice 2026 offrent une capacité suffisante pour la croissance continue du dividende, les rachats d'actions et les acquisitions complémentaires dans la prestation de soins et la technologie.
Plongée dans le secteur de la santé : Optum et le Medical Loss Ratio
Optum : La plateforme qui justifie la prime
L'importance d'Optum pour la thèse d'investissement de UnitedHealth ne saurait être surestimée. Ce qui a commencé comme un centre de coûts — une branche technologique et de services soutenant la société mère d'assurance — a évolué en un centre de profit indépendant qui se classerait parmi les 25 premières entreprises du Fortune sur une base autonome. Les trois bras de la plateforme créent une position concurrentielle auto-renforcée.
Optum Rx traite plus de 1,4 milliard d'ordonnances ajustées par an, ce qui en fait l'un des trois plus grands PBM aux États-Unis aux côtés de CVS Caremark et Express Scripts de Cigna. L'activité bénéficie d'économies d'échelle massives : chaque ordonnance supplémentaire ajoute des revenus avec une contribution marginale élevée car les coûts fixes de gestion du formulaire, de contractualisation du réseau de pharmacies et d'infrastructure technologique sont déjà absorbés. Le virage stratégique vers la pharmacie spécialisée — où l'économie par ordonnance est considérablement supérieure et où les capacités de gestion clinique se différencient — a accéléré la croissance du chiffre d'affaires d'Optum Rx pour devenir l'une des plus rapides de l'entreprise. À mesure que les médicaments agonistes des récepteurs GLP-1 s'étendent du diabète à l'obésité, à la réduction des risques cardiovasculaires et potentiellement à la maladie d'Alzheimer, Optum Rx est positionné pour capturer une part disproportionnée de la chaîne de valeur via le placement sur formulaire, la gestion des autorisations préalables et les structures de remises liées aux résultats.
Optum Health exploite le plus grand réseau de prestation de soins ambulatoires du pays avec plus de 100 000 médecins alignés en soins primaires, soins d'urgence, centres chirurgicaux et santé comportementale. Le modèle d'entreprise passe du paiement à l'acte à la capitation à risque total, où Optum Health accepte un paiement fixe mensuel par membre et est responsable de la gestion du coût total des soins. Ce modèle aligne les incitations financières sur les résultats de santé et génère une économie supérieure lorsque les capacités cliniques et l'analyse de données permettent une meilleure gestion de la santé de la population. La pénurie de médecins crée une barrière structurelle à l'entrée : l'acquisition et l'intégration de cabinets médicaux sont gourmandes en capital, dépendantes des relations et opérationnellement complexes — autant d'attributs qui favorisent un acteur en place ayant l'échelle et les connaissances institutionnelles d'Optum.
Optum Insight fournit la couche technologique et analytique qui lie l'écosystème. L'activité sert à la fois les entités internes de UnitedHealth et des clients externes (hôpitaux, systèmes de santé, autres payeurs) avec la gestion du cycle de revenus, l'aide à la décision clinique et l'analyse de la santé de la population. Bien qu'il s'agisse du plus petit segment d'Optum en termes de chiffre d'affaires, Insight génère les marges les plus élevées et produit l'infrastructure de données qui rend Optum Health et Optum Rx plus efficaces. L'activité tournée vers l'extérieur crée également une dynamique concurrentielle subtile : les systèmes de santé qui adoptent la technologie d'Optum Insight pour leurs propres opérations font partie de l'écosystème de données de UnitedHealth, approfondissant les coûts de changement et créant des avantages en matière de renseignement qui profitent à la contractualisation du réseau de UnitedHealthcare.
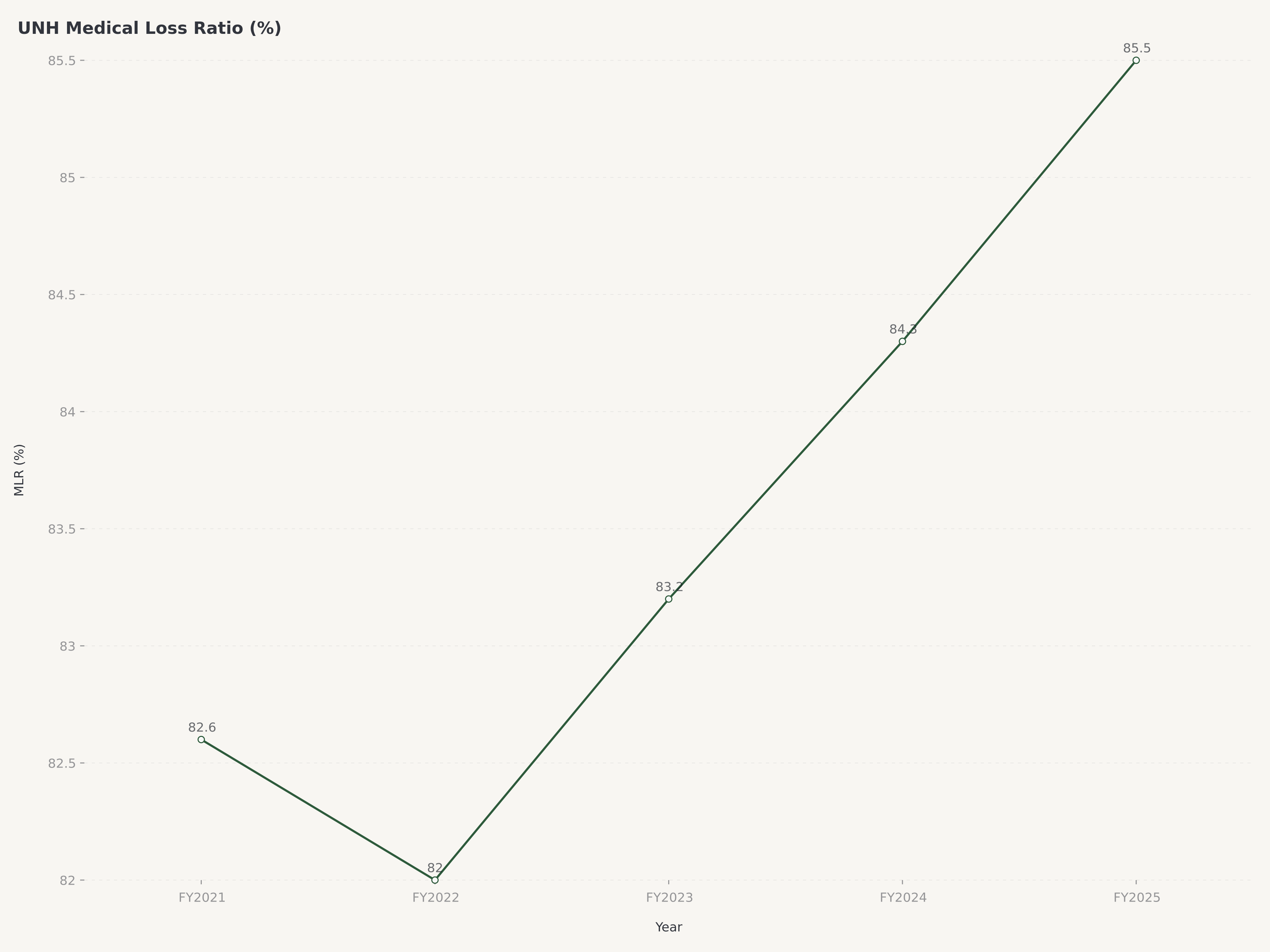
Medical Loss Ratio : La discipline de gestion des marges
Pour les investisseurs évaluant UnitedHealth Group, le Medical Loss Ratio est l'indicateur qui fait le pont entre la croissance du chiffre d'affaires et la réalisation des bénéfices. Une augmentation d'un point de pourcentage du MLR sur la base de primes de UNH se traduit par environ 2,5 à 3 milliards de dollars de coûts médicaux supplémentaires — un chiffre qui illustre à la fois l'effet de levier inhérent au modèle et l'importance existentielle de la gestion du MLR.
L'environnement actuel des coûts médicaux présente de réels défis. L'utilisation post-pandémique s'est normalisée et, dans certaines catégories, a dépassé les niveaux pré-COVID, à mesure que les procédures différées, les visites en santé comportementale et les dépistages préventifs s'accélèrent. Les médicaments GLP-1 représentent une variable MLR particulièrement complexe : bien qu'ils offrent de réelles économies de coûts à long terme grâce à la gestion du diabète et à la réduction des comorbidités liées au poids, leur impact à court terme sur les dépenses de pharmacie est substantiel, avec des coûts annuels par patient dépassant 10 000 $ pour les formulations de marque.
L'avantage de UnitedHealth dans la gestion du MLR découle de sa structure intégrée. Lorsque les médecins d'Optum Health gèrent les maladies chroniques de manière proactive, ils réduisent les hospitalisations et les visites aux urgences qui génèrent la majorité des coûts de sinistres. Lorsqu'Optum Rx négocie le placement sur formulaire avec les fabricants de produits pharmaceutiques, il peut orienter les prescriptions vers les thérapies les plus rentables tout en partageant l'économie des remises avec la conception des régimes de UnitedHealthcare. Lorsque les analyses d'Optum Insight identifient des membres présentant un risque croissant d'événements médicaux coûteux, l'infrastructure de coordination des soins peut intervenir avant que les coûts ne s'envolent. Aucun concurrent purement axé sur l'assurance ne peut reproduire cette optimisation en boucle fermée.
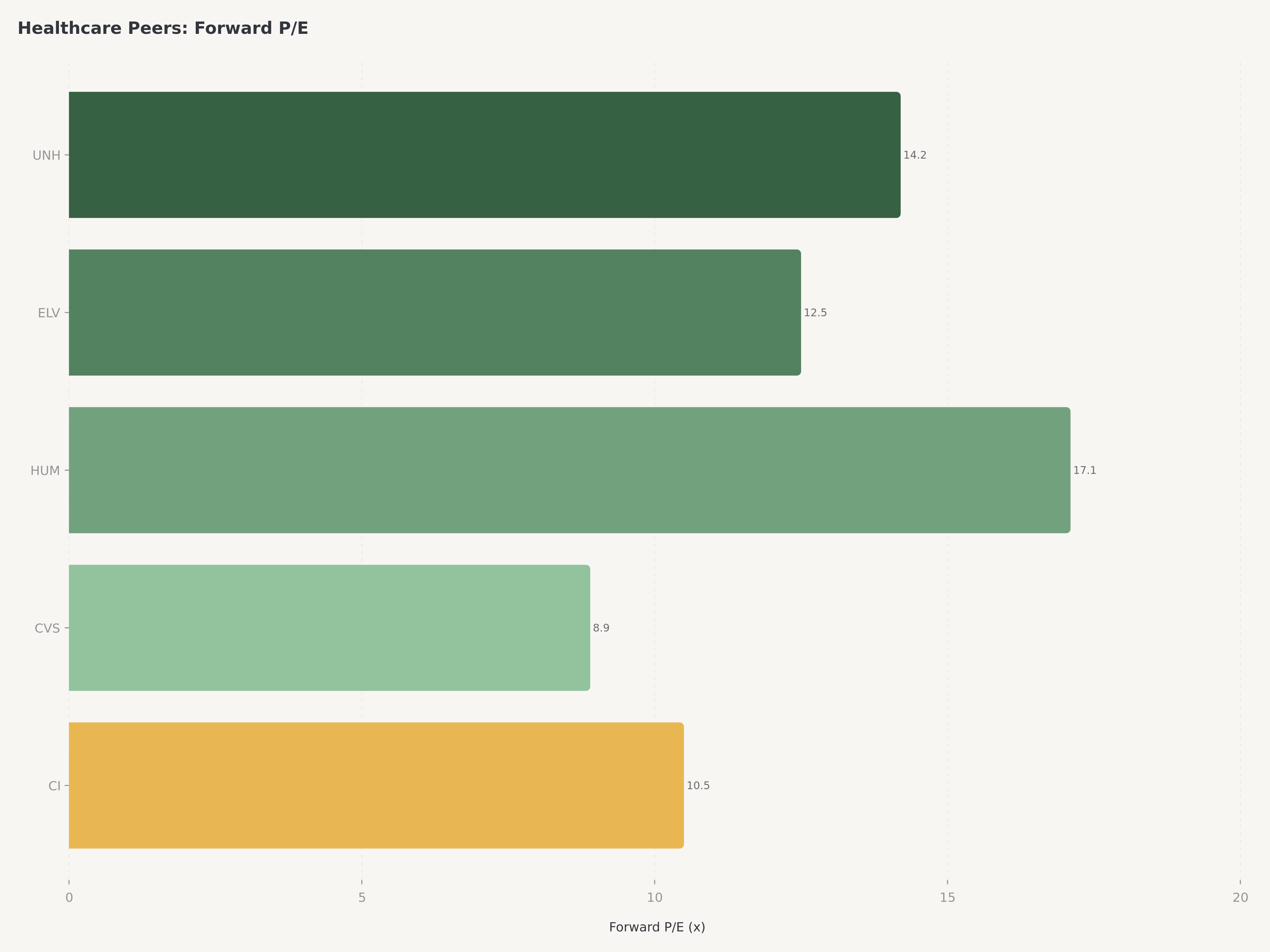
Valorisation : La décote historique crée une opportunité
UnitedHealth Group se négocie à un P/E prévisionnel d'environ 14,2x, un niveau qui représente une décote significative par rapport à son propre multiple moyen sur cinq ans d'environ 18 à 20x. La capitalisation boursière de 245 milliards de dollars, bien qu'énorme en termes absolus, implique que le marché applique une décote de conglomérat à une entreprise dont les composantes individuelles commanderaient probablement des valorisations autonomes plus élevées. Optum seul, s'il était valorisé selon des multiples de technologie et de services de santé comparables à ceux de ses pairs, pourrait justifier une valorisation proche de la valeur d'entreprise actuelle de l'ensemble de la société.
Notre objectif de cours de 330 $ est dérivé d'un cadre pondéré par les probabilités selon quatre scénarios :
Cas haussier (probabilité de 20 %) : 400 $. Optum Rx capture une part démesurée de l'économie de la chaîne de valeur GLP-1, le modèle de capitation à risque total d'Optum Health permet une expansion des marges supérieure aux attentes, les bénéfices du premier trimestre 2026 battent significativement le consensus, et le marché réévalue UNH vers son P/E prévisionnel historique de 18x. Ce scénario nécessite à la fois une surperformance opérationnelle et une expansion des multiples, mais il est réalisable si l'optimisation des adhésions de Hemsley produit une amélioration visible du MLR en deux trimestres.
Cas de base (probabilité de 50 %) : 330 $. Le chiffre d'affaires croît de 8 à 10 % au cours de l'exercice 2026, Optum maintient sa prime de croissance, le MLR se stabilise dans la fourchette guidée par la direction suite à la réduction des adhésions, et le P/E prévisionnel se réévalue modestement de 14,2x vers 16x à mesure que la confiance des investisseurs dans la stratégie menée par Hemsley se reconstruit. Le FCF d'environ 18 milliards de dollars soutient la croissance continue des dividendes et les rachats d'actions. Ce scénario nécessite une exécution solide sans hypothèses héroïques.
Cas de légère sous-performance (probabilité de 20 %) : 260 $. Les tendances des coûts médicaux sont plus élevées que prévu, les coûts des médicaments GLP-1 créent une pression sur le MLR à court terme qui prend plus de temps à atténuer, et la réduction des adhésions crée une décélération des revenus que le marché sanctionne au multiple actuel déprimé. UNH se négocie latéralement ou en légère baisse en attendant des preuves plus claires de stabilisation des marges.
Cas baissier (probabilité de 10 %) : 200 $. Une combinaison de développements réglementaires défavorables (coupes agressives des taux de Medicare Advantage, examen antitrust de l'intégration verticale d'Optum), une saison grippale sévère ou une résurgence pandémique qui fait grimper l'utilisation, et une incertitude accrue sur la transition du PDG créent un événement de dévalorisation matérielle. Ce scénario représenterait une compression de valorisation historiquement extrême pour UNH mais est plausible dans un environnement de risque extrême.
Objectif de cours pondéré par les probabilités : 20 % x 400 $ + 50 % x 330 $ + 20 % x 260 $ + 10 % x 200 $ = 80 $ + 165 $ + 52 $ + 20 $ = 317 $. Nous arrondissons à 330 $ pour refléter l'optionalité de hausse supplémentaire provenant de l'économie de la plateforme d'Optum et la probabilité que la discipline opérationnelle de Hemsley se manifeste par une amélioration des tendances du MLR plus tôt que ne le suppose le cas de base.
Risques
Le risque réglementaire et politique représente la menace la plus matérielle pour la thèse d'investissement. L'intégration verticale de UnitedHealth Group — en particulier la combinaison de la souscription d'assurance, de la prestation de soins et de la gestion des prestations pharmaceutiques sous une seule bannière d'entreprise — a attiré l'attention bipartisane des législateurs qui se demandent si le modèle crée des conflits d'intérêts. La Federal Trade Commission (FTC) a accru son attention sur l'intégration verticale dans le secteur de la santé, et toute action législative ou réglementaire qui forcerait une séparation structurelle d'Optum de UnitedHealthcare modifierait fondamentalement le dossier d'investissement. La fixation des taux de Medicare Advantage par la CMS est un événement annuel qui introduit un risque binaire dans l'économie par membre, et la tendance vers des coefficients d'ajustement des risques moins généreux est un vent contraire persistant.
L'accélération de la tendance des coûts médicaux constitue une menace directe pour les bénéfices. Bien que la réduction de 2,8 millions d'adhésions soit conçue pour améliorer le profil du MLR, l'environnement des coûts médicaux sous-jacent s'intensifie. L'utilisation des médicaments GLP-1 croît à un rythme qui pourrait submerger les négociations de remises des PBM, en particulier si de nouvelles indications (risque cardiovasculaire, Alzheimer) reçoivent l'approbation de la FDA et génèrent une nouvelle vague de prescriptions. Une saison sévère de virus respiratoires, un événement pandémique inattendu ou une poussée des procédures chirurgicales différées pourraient pousser l'utilisation au-dessus des hypothèses actuarielles intégrées dans la tarification des primes. Pour une entreprise ayant la base de primes de UNH, chaque dégradation de 100 points de base du MLR se traduit par des milliards de dollars de compression des marges.
Le risque d'exécution de la transition du PDG mérite attention. Le retour de Stephen Hemsley a été généralement bien accueilli par les investisseurs à long terme de UNH qui lui attribuent la construction de la plateforme Optum, mais toute transition de direction introduit une incertitude quant aux priorités stratégiques, à la philosophie d'allocation du capital et à la culture organisationnelle. La décision de réduction des adhésions — prise quelques mois après le retour de Hemsley — était un geste audacieux qui prendra plusieurs trimestres pour être validé par les résultats financiers. Si la stratégie ne produit pas d'amélioration visible du MLR d'ici la mi-exercice 2026, la patience des investisseurs pourrait s'éroder.
La concurrence et la désintermédiation représentent des risques structurels à plus long terme. L'expansion continue d'Amazon dans la pharmacie et les soins primaires (via One Medical et Amazon Pharmacy), combinée à des entrants technologiques appliquant l'intelligence artificielle à la coordination des soins et au traitement des réclamations, pourrait éroder les avantages concurrentiels d'Optum sur un horizon de plusieurs années. Bien que l'échelle et le fossé de données de UNH offrent une isolation substantielle, le paysage de la technologie de la santé évolue rapidement et la position d'acteur historique ne garantit pas à elle seule un positionnement concurrentiel soutenu.
Conclusion
UnitedHealth Group à 275,60 $ représente une opportunité rare d'acquérir la franchise la plus redoutable du secteur de la santé aux États-Unis à une décote de valorisation qui ne reflète pas les avantages concurrentiels structurels de l'entreprise. Le retour de Stephen Hemsley et son attention immédiate sur la qualité des marges plutôt que sur le volume des adhésions signalent une équipe de direction qui comprend la différence entre croissance et création de valeur. La plateforme Optum — en particulier le positionnement d'Optum Rx au centre de la révolution pharmaceutique GLP-1 et l'expansion de la prestation de soins basés sur la valeur par Optum Health — offre des vecteurs de croissance séculaire largement indépendants des cycles de souscription d'assurance. À un P/E prévisionnel de 14,2x par rapport à un flux de trésorerie libre guidé d'environ 18 milliards de dollars, le profil risque-rendement favorise les investisseurs patients. Nous évaluons UNH à l'Achat avec un objectif de cours de 330 $.
Pour les lecteurs intéressés par les thèmes intersectoriels connexes, notre analyse de la transformation de l'aluminium d'Alcoa illustre comment les pivots stratégiques dans les industries traditionnelles peuvent débloquer de la valeur pour les actionnaires, tandis que notre couverture du modèle de croissance piloté par la publicité de Netflix explore l'économie des plateformes et la dynamique d'expansion des marges dans un contexte sectoriel différent.
Foire aux questions
Que fait UnitedHealth Group et comment gagne-t-il de l'argent ?
UnitedHealth Group opère à travers deux plateformes commerciales principales. UnitedHealthcare est l'un des plus grands assureurs maladie aux États-Unis, couvrant environ 50 millions de membres médicaux à travers des régimes parrainés par l'employeur, individuels, Medicare Advantage et Medicaid. Il perçoit des revenus de primes et gère les coûts médicaux par le biais de la contractualisation de réseaux, de la gestion des soins et de la conception de prestations. Optum est une plateforme diversifiée de services de santé, de technologie et de gestion des prestations pharmaceutiques comprenant Optum Health (prestation de soins avec plus de 100 000 médecins alignés), Optum Insight (technologie et analyse de la santé) et Optum Rx (prestations pharmaceutiques traitant plus de 1,4 milliard d'ordonnances ajustées par an). Ensemble, ces activités ont généré 419,3 milliards de dollars de chiffre d'affaires pour l'exercice 2025.
Qu'est-ce que le Medical Loss Ratio et pourquoi est-ce important ?
Le Medical Loss Ratio est le pourcentage des revenus de primes qu'un assureur maladie consacre aux remboursements médicaux et aux activités d'amélioration de la qualité. C'est l'indicateur de rentabilité unique le plus important pour les sociétés de soins gérés car il détermine la part de chaque dollar de prime conservée comme marge brute pour les frais d'exploitation et le bénéfice. En vertu de l'Affordable Care Act, les assureurs sont tenus de maintenir des MLR minimaux (80 % pour les particuliers et les petits groupes, 85 % pour les grands groupes), mais l'objectif opérationnel est de gérer le MLR le plus près possible de ces planchers tout en maintenant une tarification compétitive et la conformité réglementaire. Pour UnitedHealth Group, chaque point de pourcentage d'amélioration du MLR sur sa base de primes représente environ 2,5 à 3 milliards de dollars de gain de bénéfices.
Pourquoi UnitedHealth a-t-il réduit ses adhésions de 2,8 millions ?
La réduction des adhésions était une décision stratégique délibérée du PDG de retour Stephen Hemsley pour améliorer la qualité du portefeuille d'assurance de UnitedHealthcare. En quittant environ 2,8 millions d'adhésions concentrées dans des cohortes non rentables ou marginalement rentables — en particulier certains contrats Medicaid d'État et régimes d'échanges individuels avec une sélection de risques défavorable — l'entreprise vise à améliorer son Medical Loss Ratio mixte et la qualité globale de ses bénéfices. Bien que la décision ait temporairement réduit l'échelle des revenus, elle reflète une compréhension sophistiquée du fait que tous les membres ne contribuent pas de manière égale à la rentabilité, et qu'une base de membres plus petite mais plus rentable peut générer des rendements supérieurs pour les actionnaires.
Comment Optum se compare-t-il à ses concurrents ?
Optum est en concurrence dans plusieurs sous-secteurs de la santé. Dans la gestion des prestations pharmaceutiques, Optum Rx rivalise avec CVS Caremark et Express Scripts de Cigna comme l'un des trois plus grands PBM. Dans la prestation de soins, Optum Health est le plus grand réseau de médecins ambulatoires du pays, en concurrence avec les groupes de médecins employés par les systèmes de santé et les plateformes financées par le capital-investissement. Dans la technologie de la santé, Optum Insight rivalise avec des fournisseurs spécialisés dans la gestion du cycle de revenus, l'analyse et l'aide à la décision clinique. Ce qui différencie Optum, c'est l'intégration verticale des trois domaines sous l'égide de UnitedHealth Group, créant des avantages en matière de partage de données et de coordination des soins que les concurrents cloisonnés ne peuvent pas reproduire.
Quelles sont les perspectives de dividende et de rendement du capital de UnitedHealth Group ?
UnitedHealth Group verse un dividende trimestriel de 2,21 $ par action, soit un versement annualisé d'environ 8,84 $ par action. L'entreprise a augmenté son dividende pendant 15 années consécutives, établissant l'un des records de croissance de dividendes les plus constants du S&P 500. Avec une direction prévoyant un flux de trésorerie libre d'environ 18 milliards de dollars pour l'exercice 2026, le dividende ne consomme qu'une modeste portion de la génération de trésorerie, laissant une capacité substantielle pour les rachats d'actions et les acquisitions stratégiques. La combinaison d'un P/E prévisionnel de 14,2x, d'une capitalisation boursière de 245 milliards de dollars et de 18 milliards de dollars de génération annuelle de flux de trésorerie libre crée un profil de rendement total attrayant composé de revenus de dividendes et d'un potentiel d'appréciation du capital.
Avis de non-responsabilité : Cet article est fourni à titre informatif uniquement et ne constitue pas un conseil en investissement, une sollicitation ou une recommandation d'achat, de vente ou de détention d'un titre. Les opinions exprimées sont celles de l'auteur et ne reflètent pas nécessairement celles d'Edgen.tech. L'investissement comporte des risques, notamment la perte potentielle du capital. Les performances passées ne préjugent pas des résultats futurs. Les investissements dans le secteur de la santé sont soumis à des risques réglementaires, politiques et cliniques. Les lecteurs doivent effectuer leurs propres recherches et consulter un conseiller financier qualifié avant de prendre des décisions d'investissement. Edgen.tech et ses analystes peuvent détenir des positions dans les titres discutés ici.
Votre personne chargée des finances. Enfin.
Essayez Ed gratuitement. Aucune carte de crédit. Aucengagement.